Desenvolvido pela Unicamp, método se baseia em testes de DNA-HPV e consegue adiantar diagnósticos. Pesquisadores defendem que ele será necessário a partir de 2025
Revista Galileu
TIEMI OSATO*
24 NOV 2021
Causado pelo vírus HPV, o câncer de colo do útero matou mais de 6 mil brasileiras em 2019, segundo o Inca (Foto: Wikimedia Commons)
A ciência já tem todas as informações necessárias para erradicar o câncer de colo do útero — doença que, em 2019, matou mais de 6 mil brasileiras, de acordo com o Instituto Nacional do Câncer (Inca).
Especialistas conhecem o causador — o papilomavírus humano, mais conhecido como HPV -, a forma como ele pode ser bloqueado por vacinas e os meios de detecção precoce.
Mesmo assim, os atuais programas brasileiros voltados para a prevenção não têm diminuído a mortalidade.
Agora, um artigo publicado na revista The Lancet Regional Health — Americas comprova que é possível (e mais vantajoso) fazer diferente.
Conduzido pela Universidade Estadual de Campinas (Unicamp), o estudo mostra a viabilidade de implementar o teste de HPV baseado em DNA, que é mais eficiente do que a citologia. Esse último método, conhecido também como exame de Papanicolau, é o mais tradicional. Apesar de bom, o instrumento só funciona adequadamente em programas organizados. E esse não é o caso do Brasil.
Por aqui, ainda que o Sistema Único de Saúde (SUS) invista anualmente em citologias capazes de abranger de 80% a 90% das mulheres-alvo, sabe-se que a cobertura real alcançada é de 15% a 30%. “São exames que não têm impacto, é quase um desperdício. As mesmas pessoas ficam repetindo o procedimento em períodos curtos ou não estão dentro das idades visadas”, afirma, em entrevista a GALILEU, o ginecologista Júlio César Teixeira, pesquisador principal do estudo e diretor da Divisão de Oncologia do Hospital da Mulher da Unicamp. Ele lembra que a citologia deve ser repetida a cada três anos após dois resultados negativos anuais consecutivos em mulheres de 25 a 64 anos.
Teixeira explica que a baixa adesão se dá por conta da falta de controle dos gestores públicos sobre quem está realizando o Papanicolau. Outro problema é o desconhecimento quanto à alta parcela de pessoas desatentas à prevenção. Dessa forma, as pacientes comparecem ao médico somente quando apresentam algum sintoma relacionado ao câncer, o que pode indicar um estágio avançado do tumor e, portanto, um diagnóstico tardio com indicação de radioterapia ou quimioterapia, sem opção de cirurgia.
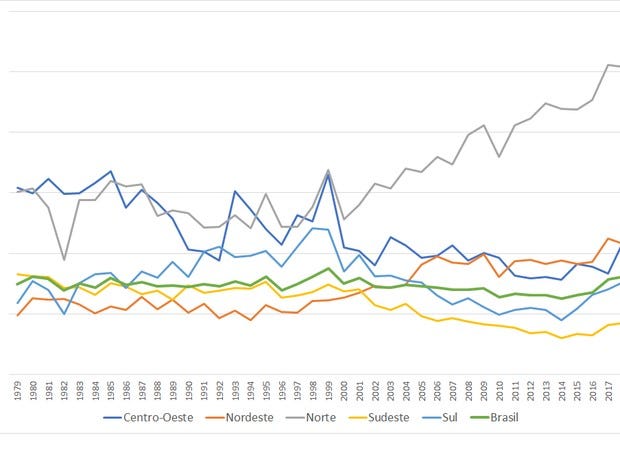
Taxas de mortalidade por câncer do colo do útero de 1980 a 2019 (Foto: Reprodução/Inca)
“Desde que começaram os programas de prevenção do Brasil, na década de 1980, vemos uma linha horizontal de mortalidade. Não estamos conseguindo fazer com que ela caia”, constata Teixeira. Para o triênio de 2020 a 2022, espera-se que o país registre cerca de 16.590 novos casos da doença, com uma taxa de mortalidade de 6,17 a cada 100 mil mulheres, segundo o Inca.
Pesquisa na vida real
Para contornar esse cenário, a equipe da Unicamp implementou uma nova estratégia na cidade de Indaiatuba, no interior de São Paulo. Com objetivo de atingir pelo menos 80% da população-alvo, os pesquisadores desenvolveram um sistema de monitoramento, registro e controle mais organizado e substituíram o Papanicolau pelo teste de DNA-HPV, que é mais sensível, capaz de detectar de maneira automatizada as cepas do vírus que causam o câncer e feito a cada cinco anos.
Dos 256 mil habitantes do município, escolhido por apresentar estabelecimentos de saúde interligados e um sistema informatizado com prontuários digitais individuais, 30 mil foram identificados como usuárias do SUS com 25 a 64 anos — e, assim, candidatas a participar do programa. De outubro de 2017 a março de 2020, foram aplicados 16.384 testes disponibilizados pela Roche Diagnóstica.
A empresa também desenvolveu o software implantado em todas as unidades de saúde de Indaiatuba para ter maior controle do estudo. Por meio do sistema Tracking for Life, foi possível analisar as amostras e comunicar os resultados à rede online municipal e os profissionais puderam organizar o fluxo de informações, garantindo que os exames fossem feitos no intervalo e na quantidade ideais. Além disso, a equipe de pesquisa ofereceu capacitação e palestras educativas para os médicos locais.

Equipamento da Roche Diagnóstica possibilita um exame baseado em DNA que detecta, de forma automatizada, as cepas do HPV que causam o câncer do colo do útero (Foto: Arquivo pessoal/Júlio César Teixeira)
Os resultados do trabalho são promissores. Na comparação com dados de outubro de 2014 a março de 2017 referentes a 20.284 mulheres que participaram do programa tradicional da cidade, o Programa de Rastreamento do Câncer de Colo de Útero com teste de DNA-HPV teve melhor desempenho. No método prévio, 78% dos exames foram feitos na idade certa; no atual, esse índice saltou para 99,2%.
O objetivo de alcançar no mínimo 80% do público-alvo também foi cumprido. “Com organização e registro da população, conseguimos passar a cobertura de 30% para mais de 90%”, destaca Teixeira. No total, o programa obteve 86,8% de testes negativos. Dos 21 casos de câncer detectados, 14 (67%) estavam na fase microscópica, o que indica que eles poderiam ser curados com tratamentos simples e baratos. A idade média dessas pacientes era de 39 anos.
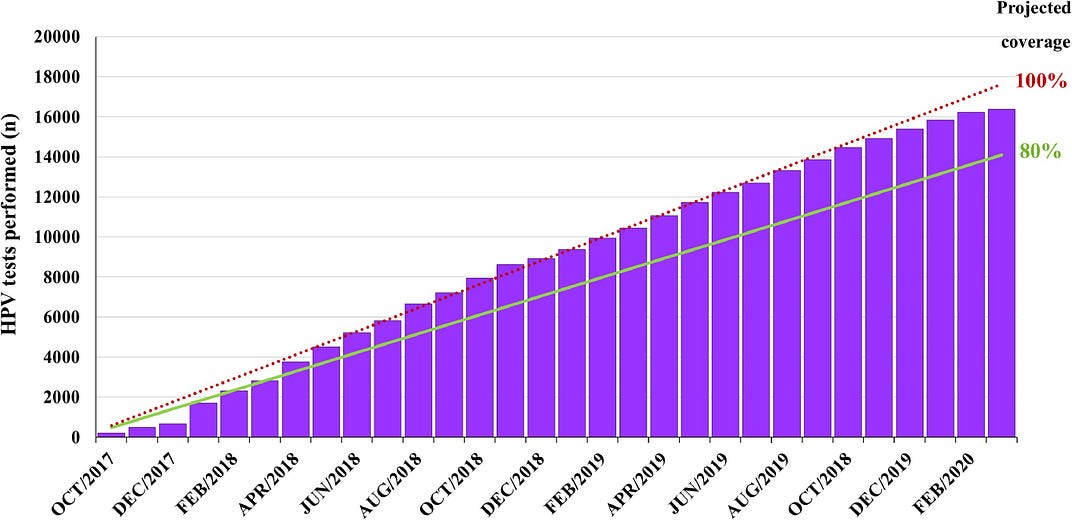
Gráfico mostra o número cumulativo de testes de HPV realizados nos primeiros 30 meses do programa da Unicamp, além das linhas de referência que indicam coberturas de 100% e 80% (Foto: Reprodução/The Lancet Regional Health — Americas)
No programa anterior, entre as mais de 20 mil citologias, 12 correspondiam a câncer em mulheres de 49 anos. Desses, apenas um (8%) estava na fase microscópica. “Isso significa que nós pegamos, ainda em estágio curável, os casos que iam aparecer na cidade nos próximos dez anos quando os sintomas estivessem avançados”, analisa o ginecologista. “Esses resultados são excepcionais.”
Além de identificar tumores em fase muito inicial, o rastreamento procura lesões pré-câncer. O teste de HPV detectou 180 lesões com risco de malignidade, contra 60 casos (três vezes menos) do Papanicolau. Se o exame de DNA dava positivo para HPV16 ou HPV18, a paciente era encaminhada para a colposcopia, que faz um tratamento curativo e preventivo. Se o resultado era negativo para esses dois tipos, mas positivo para outros HPVs de alto risco, era empregada a citologia em meio líquido e, se alterado, a mulher passava pela colposcopia e recebia um acompanhamento mais próximo.
O médico ressalta ainda que, pelo SUS, o Papanicolau demora de dois a quatro meses para liberar o resultado, enquanto os testes de DNA-HPV têm um prazo de 10 a 15 dias. Em artigo publicado no periódico , os pesquisadores demonstram que, apesar de mais cara em um primeiro momento, a tecnologia traz melhores resultados clínicos e, a longo prazo, financeiros. “Nós comprovamos que o teste é custo-efetivo, uma vez que adianta o diagnóstico e resulta em tratamentos mais baratos”, afirma Teixeira.
De olho em 2025
As conclusões se tornam ainda mais relevantes diante do fato de que o teste de DNA-HPV será extremamente necessário daqui a quatro anos. Isso porque, em 2025, as primeiras meninas que foram vacinadas contra o HPV em 2014 (quando foi implementada a imunização no SUS para garotas de 9 a 14 anos) completam 25 anos e entram na idade de prevenção. Como uma população protegida tende a apresentar menos HPV e lesões, a eficiência da citologia irá cair, o que torna o exame de DNA ideal para esse contexto.
“Agora não é necessário reunir mais nenhuma evidência científica. Temos todas as informações, então precisamos de administração, gestão e política”, declara o ginecologista. Segundo ele, a estratégia desenvolvida em Indaiatuba representa um dos caminhos para a erradicação do câncer de colo do útero, que é uma das metas da Organização Mundial da Saúde (OMS). Somado ao rastreamento efetivo, como proposto pela Unicamp, o outro elemento fundamental para alcançarmos esse patamar é a alta cobertura vacinal — que ainda deve ser aprimorada no Brasil.
Na cidade de Indaiatuba as coisas já começaram a mudar. Por meio de uma portaria, a prefeitura instituiu no SUS o rastreamento exclusivo pelo teste de DNA-HPV, e não mais pelo Papanicolau. O município também decidiu antecipar a vacinação para meninos de 9 anos de idade, como acontece com as meninas, e oferecer o imunizante nas escolas. “No futuro, Indaiatuba deve realmente erradicar as doenças por HPV”, comenta Teixeira.
Os próximos passos dos pesquisadores consistem em continuar acompanhando Indaiatuba para que o trabalho sirva como um “estudo sentinela” (de vanguarda) para o restante do país. “Imagina fazer uma rodada como a de Indaiatuba no Brasil inteiro”, propõe o médico. “Seriam de 10 mil a 15 mil mulheres salvas de imediato que, nos próximos anos, poderiam perder a qualidade de vida e até a própria vida.”
Daqui para frente, um dos principais objetivos da equipe é fazer com que o programa seja replicado em outras cidades e defender a inclusão do teste de DNA-HPV no SUS a nível nacional. Nesse sentido, estão sendo realizadas reuniões com o Ministério da Saúde e, caso a estratégia ainda não possa ser encampada em escala federal, a ideia é verificar se o estado de São Paulo assumiria a dianteira.
Com supervisão de Luiza Monteiro
Originally published at https://revistagalileu.globo.com on November 25, 2021.
ORIGINAL PUBLICATION

Organization of cervical cancer screening with DNA–HPV testing impact on early–stage cancer detection: a population–based demonstration study in a Brazilian city
The Lancet
October 31, 2021
Julio Cesar Teixeira; Diama Bhadra Vale; Cirbia Silva Campos; Joana Froes Bragança; Michelle Garcia Discacciati; Luiz Carlos Zeferino
Originally published at https://www.thelancet.comOrganization of cervical cancer screening with DNA-HPV testing impact on early-stage cancer…
In Brazil, 16 590 new cases of cervical cancer are expected annually in the 2020-2022 triennium with a mortality rate…www.thelancet.com
SUMMARY
Background
Cervical cancer is a preventable disease, and the Brazilian screening is opportunistic and has low impact.
The current study evaluated an initiative to organize screening using DNA–HPV testing as a replacement for cytology.
Methods
This demonstration study examined information from 16 384 DNA–HPV tests for screening in women aged 25–64 years from Indaiatuba city between October 2017–March 2020.
The comparison was 20 284 women screened using cytology between October 2014–March 2017.
The flowchart indicates the repetition of a negative test in five years. HPV16- and/or HPV18-positive tests and the 12 pooled high–risk HPV-positive tests with abnormal liquid–based cytology were referred for colposcopy.
If cytology was negative, the HPV test was repeated in 12 months. ]
The analyses evaluated coverage, age–group compliance, and cancer detected.
Findings
- After 30 months, the coverage projection was greater than 80%.
- The age compliance for the HPV test was 99.25%, compared to 78.0% in the cytology program.
- The HPV test program showed 86.8% negative tests and 6.3% colposcopy referrals, with 78% colposcopies performed.
- The HPV testing program detected
– 21 women with cervical cancer with a mean age of 39.6 years,
and 67% of cancers were early–stage compared to 12 cervical cancer cases detected by cytological screening (p=0.0284)
with a mean age of 49.3 years (p=0.0158),
and one case of early–stage (p=0.0014).
Interpretation
Organizing cervical cancer screening using DNA–HPV testing demonstrated high coverage and age compliance in a real–life scenario, and it had an immediate impact on cervical cancer detection at an early–stage.
Introduction (excerpted from the paper)
In Brazil, 16 590 new cases of cervical cancer are expected annually in the 2020–2022 triennium with a mortality rate of 6.17/100 000.
These numbers indicate that cervical cancer, which is a preventable disease, causes the death of one woman every 90 minutes in Brazil. 1
Population-based screenings are essential for the early detection and treatment of precursor lesions and cervical cancer in its early–stages. 2
The Brazilian cervical cancer screening program started in 1984, and it went nationwide in 1998.
The strategy is based on conventional cytology (Pap–test), which should be repeated every three years after two consecutive annual negative results in women aged 25 to 64 years. 3
The Unified Health Care System (Sistema Unico de Saude, SUS) offers this test free of charge to women with a cervix who are sexually active, and it includes transsexual men and nontranssexual people binaries designated women at birth. 3
Despite the implementation of this program, Brazil’s cervical cancer incidence and mortality rates have remained relatively stable for decades. 1
Clinicians in Brazil’s public and private health system follow the Brazilian Guidelines for the Screening of Cervical Cancer defined by the National Cancer Institute (INCA), Ministry of Health. 3
However, Brazil’s current cervical cancer screening system is opportunistic, which means that testing follows the spontaneous demand of women with access to basic health units and other reasons.
The result is an excess of cytology performed in women outside the range or with inadequate periodicity.
Only 30% of cytology tests are performed according to the official guidelines, and 67% are excessive tests.4
Only 30% of cytology tests are performed according to the official guidelines, and 67% are excessive tests
The data show that approximately 20% of cytology tests are performed on women under 25 years. Unfortunately, 60% of cervical cancers are diagnosed in the advanced stage even in more developed regions. 5, 6 , 7
One strategy to improve this scenario includes changing the periodic screening from opportunistic to organized, similar to some European countries that demonstrated a sustainable reduction in the cervical cancer mortality rate. 8 , 9 , 10
For an organized and successful screening program, the following pillars must be met:
- inform and mobilize the population;
- achieve the target population coverage goal;
- ensure access to diagnosis and treatment;
- ensure the quality of actions and continuously monitor and management actions, such as women diagnosed with cervical intraepithelial lesions in screening should be referred to a secondary unit for diagnostic confirmation and treatment, according to the established clinical guideline. 3
Effectiveness in reducing mortality rates requires proper diagnosis and treatment of lesions in their intraepithelial phase or in the absence of frank invasion.
Recent studies showed the superiority of population-based screening using the primary DNA–HPV test to detect precursor lesions.11 , 12
The World Health Organization (WHO) recommends replacing the cytology–based strategy with HPV test–based screening when there are sufficient financial resources. 13
The World Health Organization (WHO) recommends replacing the cytology–based strategy with HPV test–based screening when there are sufficient financial resources.
This recommendation is supported by the consolidated knowledge that cervical cancer is caused by the persistent infection of high–risk human papillomavirus (hr–HPV) in the cervix epithelium, primarily HPV16 and HPV18. 14 ,15
Following the WHO recommendation, our research group started a population–based demonstration project in 2017 to raise epidemiological, cost–benefit and life gain indicators to support the transition of the current Brazilian cytology–based opportunistic screening program to an HPV–based organized screening program.
The “PREVENTIVO” program (PREvention of HPV Viruses in ENTire Indaiatuba by Vaccination and Organization of the screening) is based on primary DNA–HPV testing and was implemented in Indaiatuba, which is a medium–sized city (250 thousand inhabitants) in São Paulo State, Brazil. 16
The first step of implementation was the development of a dynamic microsimulation Markov model for cost–effectiveness analysis based on real–life costs. The results showed that HPV testing every five years was cost–effective and had a negative incremental ratio (ICER) for quality–adjusted life–year QALY gain. Also, changing from cytology to HPV testing for screening in Indaiatuba city made improved the cost effectiveness of the program. 17
The current paper presents the initial results on coverage and compliance after the transition from the opportunistic cytology–based testing to an organized DNA–HPV testing screening program and demonstrates the immediate impact on cervical cancer detection in a real–life scenario.
Funding
University of Campinas, Indaiatuba City, and Roche Diagnostics.